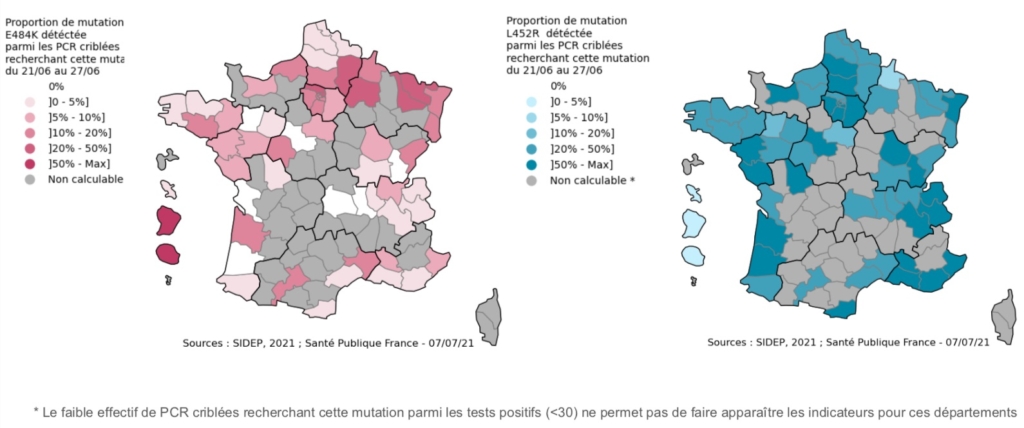
Carte : à gauche le variant sud-africain Beta, à droite le variant indien Delta.
Le biologiste lyonnais Claude-Alexandre Gustave, spécialisé en immunologie, aborde sans langue de bois les questions clés: La pandémie est-elle exagérée? Est-il encore temps d’éviter l’explosion des variants ? Les vaccins protègent-ils de ces variants ? Quel vaccin choisir si on a déjà été contaminé ? Pour vivre avec le virus, quelles précautions prendre ? Comment se préparer à une nouvelle vague ?
(Lors de cet entretien de fond publié dans le Mag2Lyon N°134 – mai 2021, le Delta n’était pas encore apparu mais l’analyse de fond prédisait de nouvelles surprises avec ce virus très particulier)
STRATÉGIE : ZÉRO COVID, FREINAGE OU SUPPRESSION VIRALE
Avec un an de recul, qu’est-ce qui explique l’ampleur de cette pandémie ?
Claude-Alexandre Gustave : Il y a eu un problème de réactivité au départ. Les Chinois ont prévenu tardivement l’Organisation Mondiale de la Santé qui a elle-même tardé à lancer l’alerte. Du coup, il a fallu attendre janvier 2020 pour qu’on élabore à Lyon, Marseille et Paris, des tests spécifiques permettant de détecter le SARS-COV2. Or, une équipe d’Harvard a révélé que dès août 2019, cinq mois avant, on pouvait constater une suractivité massive des ambulances autour des hôpitaux de Wuhan. De plus, sur les réseaux sociaux chinois, les mots-clés recherchés correspondaient déjà à des symptômes proches de la Covid. Une information plus précoce sur l’existence de ce virus et surtout sa contagiosité élevée, aurait permis de prendre des mesures plus rapidement
Au départ de la pandémie, la France avait-elle les moyens de réagir en l’absence de masques et de gels hydroalcooliques ?
Oui, par une mise en quarantaine systématique des voyageurs, qui doit durer 14 jours pour cette maladie. Elle a été imposée aux Français rapatriés de Wuhan mais il aurait fallu l’appliquer à toutes les personnes venant de l’extérieur. Peut- être que la France n’a pas voulu donner l’impres-sion de se replier sur elle- même ou qu’il était difficile de repérer ces entrées sur l’ensemble du territoire… Quant aux tests, ce n’est pas une stratégie efficace: on a trop de faux négatifs, rien n’empêche une contamination avant l’embarquement, et on peut acheter des tests falsifiés.
C’est la fameuse stratégie Zéro Covid avec une fermeture des frontières ?
Non, c’est une stratégie de suppression virale qui ne consiste pas à fermer les frontières mais à les contrôler. Le Zéro Covid, c’est une forme ultime de la suppression virale mais elle est diffici-lement applicable. L’objectif de la quarantaine est de limiter l’importation de nouvelles chaînes de contamination. Il faut ensuite éviter de laisser augmenter l’incidence, c’est le fameux trip- tyque tester-tracer-isoler qu’on entend depuis un an en France sans vouloir l’appliquer.
Pourtant, des équipes spécifiques de traçage ont été constituées !
Le traçage en France, à la fois déclaratif et manuel, est réalisé par des enquêteurs de l’ARS et de la CPAM. Ils demandent au contaminé qui aurait-il infecté. Il ne peut citer que les personnes dont il connaît le nom. Du coup, la moyenne est de deux cas contacts identifié par personne. Ce n’est même pas la taille moyenne d’un foyer français. En Corée du Sud, ils identifient 10 à 15 cas contacts par personne infectée en utilisant la télé- phonie, le GPS, les données bancaires pour ratisser large… Leurs épidémiologistes étudient aussi les données de télésurveillance pour affiner ce suivi. Résultat: on recense dans ce pays un peu moins de 1900 décès pour 51 millions d’habitants contre plus de 100 000 en France pour 67 mil- lions d’habitants. La circulation du virus n’est pas nulle dans ce pays mais la pandémie est 41 fois moins grave qu’en France. Si on veut arrêter de passer à côté de l’essentiel des cas contacts, il faudrait mettre en place un traçage numérique exhaustif. On peut s’y opposer car cela ressemble à du “flicage” mais tant qu’on ne fait pas cela, il faut assumer le choix d’une circulation du virus et de ses variants.
Cela pourrait éviter se cloîtrer chez soi à intervalles réguliers ?
Oui. Ces confinements périodiques sont la seule solution pour les pays qui n’ont pas appliqué de quarantaine ni de traçage rigoureux et qui ont choisi le stop-and-go comme la France avec une partie de l’Europe. À un moment donné, on bloque tout pour éviter de se prendre le mur.
La suppression virale n’est pas réservée à des pays autoritaires qui n’hésitent pas à contrôler leur population de manière extrême ?
Non. Des pays très divers l’ont appliquée : le Vietnam, la Corée du Sud, le Japon, le Danemark, la Norvège, la Finlande… Ces pays, avec des zones densément peuplées et des frontières terrestres, ont limité très fortement la circulation virale. Les habitants portent des masques mais l’activité économique ne s’est pas arrêtée. Ils ont fait preuve autant de rigueur que d’agilité avec des adaptations locales. Et quand ils se fixent un taux d’incidence à ne pas dépasser pour rester en présentiel, ils n’en dérogent pas! Dès qu’on commence à négocier avec un virus, c’est le virus qui gagne.
Aujourd’hui, face à la menace du variant brésilien, une quarantaine est imposée à certains pays d’Amérique du Sud. C’est donc enfin la bonne mesure selon vous ?
La quarantaine concerne le Brésil, l’Argentine, le Chili, l’Uruguay et la Guyane. Le problème, c’est que cette quarantaine n’est pas systématique- ment surveillée. Les contrôles restent aléatoires. De plus, ces personnes peuvent sortir deux heures par jour. D’un point de vue sanitaire, c’est un non-sens. C’est mieux que rien car on partait de zéro mais cela n’évitera pas l’importation de nouveaux variants. Cela ne fera que la retarder.
DÉCONFINEMENT LES RISQUES D’UNE REPRISE
Est-il normal de déconfiner progressivement d’ici fin juin ?
Ces mesures de relâchement, après un confinement qui n’en était pas vrai- ment un, ne sont pas motivées pour des raisons sanitaires.Vu le ras-le-bol et l’épuisement, c’était un peu inévitable d’arriver à cette phase de relâchement. Mais, d’un point de vue sanitaire, il y a malheureusement peu de suspens sur la suite. Toutes les modélisations de l’Institut Pasteur annoncent une reprise.
Vous prédisez une quatrième vague ?
On a parlé d’une troisième vague mais techniquement, on n’est jamais sorti de la deuxième vague de l’automne car on reste sur un plateau haut. Cela n’a rien à voir avec l’écrasement des courbes constaté après le premier confinement qui a permis d’attendre deux mois avant de subir une reprise de la pandémie. On était descendu à un taux d’incidence de 8 pour 100 000 alors qu’on est entre 300 et 400 actuellement. D’ailleurs, ces vagues qu’on repère sur les graphiques, s’expliquent par les mesures de freinage. En l’absence de telles mesures, chaque vague se prolongerait plus longtemps.
Mais certains experts ont affirmé que ce virus craignait la chaleur et le soleil donc qu’il serait moins virulent cet été !
Aucune étude ne confirme ce caractère saisonnier des virus comme le rappelle l’Organisation météorolo-gique mondiale, rattachée à l’ONU. La circulation virale est observée en toutes saisons dans toutes les régions du globe. En Iran, la chaleur n’a pas évité la diffusion du variant anglais. Quant aux variants brésilien et sud- africain, ils ont même explosé en plein été austral! En fait, on a évoqué cette saisonnalité car on change de comportement quand il fait chaud: on est plus en extérieur où la transmission est plus faible. Le seul point qui a été démontré, c’est que ce virus craignait l’humidité, ce qui expliquerait que la Bretagne a eu moins de cas.
Faut-il avoir vraiment peur du variant anglais, plus transmis-sible que la souche chinoise
mais pas plus dangereux ?
Le variant anglais entraîne trois fois plus d’hospitalisations chez les 20-39 ans et deux à cinq fois plus de placements en réanimation chez les 40-59 ans que les souches précédentes. Ces statistiques européennes collent avec les constatations des anesthésistes-réanimateurs. Ce qui est vrai, c’est que la mortalité n’est pas supérieure avec le variant anglais tant que le système de soins résiste. Les Anglais nous avaient déjà avertis de cette gravité pour les plus jeunes mais on avait conclu trop vite que c’était simplement dû à la saturation de leur système de soin…
Le variant brésilien vous semble encore plus inquiétant?
Oui, le variant brésilien est plus transmissible que la souche chinoise, jusqu’à 180 % selon une étude réalisée par plusieurs universités brésiliennes en collaboration avec des chercheurs d’Atlanta aux États-Unis, alors que le variant anglais était plus transmissible de 50 % à 70 %. De plus, les réinfections sont supérieures de 61 % avec ce variant brésilien. Ce qui veut dire qu’il pourrait se diffuser plus largement.
Pourtant, ce variant brésilien comme le sud-africain, a encore baissé pour atteindre à 2,6 % des contaminés en avril 2021 dans la région…
Les variants ne partaient pas à égalité sur la ligne de départ. On a évidemment plus de proximité et d’échanges avec l’Angleterre qu’avec le Brésil et l’Afrique du Sud. En revanche, en Guyane, le variant brésilien a écrasé tous les autres et il représente désormais 80 % des contaminés. Il y a donc deux données à prendre en compte, la transmissibilité mais aussi le stock importé au départ.
Est-ce qu’on a vraiment les moyens de mesurer la progression des variants ?
Partiellement. Il faut effectuer un séquençage des prélèvements positifs au SARSCOV2 qui est encore insuffisant en France. Seules 1 % des infections font l’objet de cette recherche. Si ces variants émergent dans ces conditions, même à 2-3 %, c’est qu’ils sont déjà bien implantés.
Du coup, quand ce variant sud- africain risque-t-il de se développer?
Le variant sud-africain est moins transmissible que l’anglais. Il aura son heure de gloire quand une proportion suffisamment importante de la population sera vaccinée pour bloquer suffisamment les variants actuels comme l’anglais.
VACCINATION ET VARIANTS UNE PROTECTION PARTIELLE
Les vaccins actuels protègent-ils contre ces nouveaux variants ?
Partiellement. En effet, certains variants, le brésilien et l’indien, mais surtout le sud-africain, ont des caractéristiques d’échappement immunitaire. Ils peuvent infecter les gens vaccinés ou déjà infectés. In vitro, quand on expose le variant sud-africain aux anticorps de personnes déjà contaminées ou vaccinées, on constate une réponse 8 fois inférieure au variant anglais.
L’infection par un variant sera-t- elle atténuée ou pas parce qu’on a été vacciné ?
À ce stade, on ne peut pas encore évaluer la gravité de la maladie pour chaque individu. On peut juste conclure que ce variant brésilien peut se diffuser dans une population qu’on pensait immunisée. D’ailleurs, auourd’hui, on sait mesurer si une personne a des anticorps ou pas contre la Covid-19 mais on ne pas dire s’ils seront suffisants pour éviter d’être de nouveau infecté. On n’a pas encore d’échelle. Il y a des études en cours, en Angleterre et en France mais c’est encore trop tôt pour en tirer des conclusions car il faut suivre les personnes contaminées dans le temps.
Un test sérologique ne permet pas de savoir si on est efficacement protégé contre la Covid ?
Non. On constate des différences énormes d’un individu à l’autre, sans pouvoir dire si un taux faible s’explique par une réponse immunitaire à une forme moins grave de la Covid ou à une contamination plus ancienne. Les personnes qui ont une forme asymptomatique perdent même très vite leurs anticorps. En revanche, un taux élevé d’anticorps signale une réponse immunitaire forte à une forme plus grave de la Covid. Peut-être qu’on est protégé à partir d’un certain seuil des formes bénignes et d’un autre pour des formes graves. À ce jour, on n’a aucune idée de ces seuils.
Les personnes déjà contaminées, peuvent-elles se considérer immunisées ou faut-il les vacciner de nouveau ?
La Haute autorité de santé conseille aux gens qui ont déjà eu la Covid, de ne recevoir que la deuxième dose des vaccins à ARN comme le Pfizer, et cela 3 à 6 mois après leur contamination. Des études américaines ont montré que leur injecter deux doses n’apportait rien de plus. On n’a pas d’élément laissant craindre de surdose mais autant les garder pour d’autres personnes.
C’est possible, dans un vaccino- drome, de passer directement à la deuxième dose ?
Si on a un test sérologique et l’accès à un avis médical sur place, cela paraît envisageable. Mais le mieux, c’est de demander au préalable à son médecin traitant, un certificat précisant qu’on a déjà été infecté, que cette infection est documentée par un test, et donc que la deuxième dose suffit. Il n’a pas de raison de refuser ce certificat car cette recommandation est officielle.
Si une personne qui a déjà eu la Covid, se fait injecter deux doses, risque-t-il une forme de surdose ?
On n’a aucune donnée dans ce sens aujourd’hui. On sait simplement que cela n’apporte rien de plus. En revanche, cela permet de conserver ces doses pour des personnes qui en ont davantage besoin. Exemple : ce serait courir un risque de devoir espacer le temps entre deux vaccins parce qu’on manque de doses. Et pour les personnes sous traitements comme la chimio, ou immunodéprimées, il est recommandé de faire un test sérologique pour savoir si la réponse est suffisante à 30 jours car ils peuvent avoir besoin d’une troisième dose.
On parle de personnes contaminées malgré un vaccin…
Des études israéliennes démontrent que cela existe mais que c’est extrêmement rare. Et parmi ces réinfections, il y avait 8 fois plus de variants sud-africains, ce qui confirme ce problème d’échappement immunitaire. Israël a une écologie virale particulière puisqu’il a mené une stratégie de suppression virale. On ne sait pas si cette étude est transposable en France où le virus circule beaucoup plus. Mais enGuyane, on a des gens de 53 et 58 ans qui sont décédés du Covid malgré leurs vaccins.
Israël veut également vacciner les enfants car ils pourraient devenir des incubateurs à variants super-résistants. Vous confirmez cette hypothèse ?
Oui. Des études menées par l’université de Tel Aviv et l’institut de recherche de la Clalit, la principale caisse de santé israélienne, ont dé- montré que la vitesse de mutation des variants à l’intérieur du corps des en- fants était très supérieure à ce qu’on constate chez les adultes car le virus passe plus de temps dans leur système digestif. C’est là qu’il se duplique avec des erreurs de recopiage qui créent des variants. Ces erreurs sont aléatoires. Certaines vont augmenter l’affinité de la protéine du virus pour les récepteurs des humains, donc sa contagiosité. D’autres mutations vont changer la structure du virus et c’est là que notre système immunitaire ne le reconnaît plus. C’est pour cela que ce type de virus se développe dans une population immunisée où les variants classiques, et bien identifiés par notre système immunitaire, sont bloqués. Ne pas vacciner les enfants, c’est prendre un risque de relancer de nouvelles vagues avec variants super- résistants infectant plus facilement les adultes. À mon sens, cela va vite devenir incontournable, surtout dans une situation française où on laisse le virus circuler.
Il ne suffirait pas d’une mise à jour annuelle du vaccin contre la COVID, tout comme on le fait pour la grippe ?
En cas de nouvelles vagues associées à ces variants, il deviendra effectivement impératif de renouveler la vaccination périodiquement et mettre à jour notre réponse immunitaire. Ce ne sera pas aussi facile qu’on peut l’imaginer. Certes, les vaccins à ARNm se prêtent bien à cette adaptation fréquente car il suffit de dix semaines pour les adapter à un nouveau variant. Mais, contrairement à la grippe saisonnière, nous ne bénéficierons pas d’un décalage saisonnier entre les deux hémisphères, actuellement mis à profit pour anticiper l’adaptation des vaccins antigrippaux chaque année. Pour la Covid, les variants semblent émerger continuellement, n’importe où, et diffusent rapidement. Il faudra aussi plusieurs mois supplémentaires pour la production des nouveaux vaccins, avec des moyens limités face à la pression d’une demande mondiale, et leur déploiement.
N’est-il pas temps d’arriver à vivre avec le virus ?
Si les Français se satisfont d’hôpitaux saturés, de surmortalité mais aussi de soins et d’opérations déprogrammées, cela peut devenir la normalité et on peut dire que la pandémie est terminée ! Je suis volontairement caricatural mais c’est une question d’acceptabilité. Je pense même que si on avait eu davantage de lits de réanimation, on les aurait probablement saturés en tolérant davantage de morts.
PROTECTION LES MESURES EFFICACES
Si la politique sanitaire actuelle ne va pas ralentir l’arrivée des variants, que conseillez-vous pour se protéger ?
En milieu confiné, la ventilation des locaux est très importante. Si on a une ventilation mécanique qui recycle l’air, elle devient un propulseur d’aérosol donc de virus. Ouvrir les fenêtres est au fond la solution la plus simple et la plus efficace. Du coup, les capteurs de CO2 peuvent avoir leur utilité pour signaler que cette ventilation est insuffisante. À l’extérieur, cela dépend de la proximité. Un repère simple : la zone de contamination à l’extérieur correspond aux distances des rejets d’un vapoteur. Autre exemple: il vaut mieux courir à côté de quelqu’un que dans son sillage si on veut éviter une contamination.
La distance de sécurité n’est pas suffisante dans un espace clos ?
Non, en espace clos, qu’on soit à 2 m ou 20 m c’est le même risque. Ces aérosols s’infiltrent par le moindre interstice. En Australie, des personnes ont été infectées par des individus positifs résidant dans le même hôtel mais pourtant placés à l’isolement.
Et ces purificateurs d’airs ?
Les plus efficaces coûtent très cher. La puissance d’un purificateur d’air doit correspondre au volume de la pièce et les filtres HEPA de grade H13 ou H14, capables de capturer les particules les plus fines. Un H14 c’est plus performant qu’un masque FPP3 ! Ensuite, cela exige de changer ces filtres avec énormément de précautions. Dans nos laboratoires, les techniciens sont spécialement équipés de masques pour les retirer car pour le coup, c’est une concentration de virus et de spores de différents champignons !
Selon vous, on en a pour des années avec ce virus ?
Pour revenir à la situation d’avant Covid, il faudrait, selon l’institut Pasteur, 90 % de la population française immunisée, notamment par vaccination. On en est loin.
Graphique : Evolution quotidienne des hospitalisations pour cause de COVID19 selon Santé Publique France
*Après avoir travaillé au laboratoire des HCL spécialisé dans les agents infectieux, Claude-Gustave André effectue sa thèse au Centre international de recherche en infectiologie de Lyon Gerland